PVH 24e jaargang – 2017 nr. 2, p. 1.
Dit artikel is met toestemming overgenomen uit het Tijdschrift TGE, Jrg. 27 – nr. 1 – 2017
Auteur: drs. Ward Biemans SJ STL
Dhr. Biemans is priester en moraaltheoloog
Met een reactie van Olga E. Loeber, voormalig abortusarts, nu werkzaam als arts seksuele gezondheid en nawoord van drs. Ward Biemans
Inleiding
In het Kamerdebat van 3 maart 2016 heeft minister Schippers van Volksgezondheid een nieuwe evaluatie van de Wet Afbreking Zwangerschap toegezegd (Tweede Kamer, 2016, 23). In dit debat werd een pleidooi gehouden voor de uitbreiding van gespecialiseerde hulpverlening na onbedoelde zwangerschap, zoals momenteel al op bescheiden schaal gebeurt door organisaties als FIOM en Siriz. Het aantal aanvragen voor zorgfaciliteiten voor vrouwen en meiden die onbedoeld zwanger zijn geraakt, is al jaren groter dan het beschikbare aanbod (Biemans, 2016, 303). In het debat betoogde minister Schippers dat wat haar betreft de huisarts de bevoegdheid moet krijgen om de abortuspil voor te schrijven. Inmiddels heeft zij hiertoe een wetsvoorstel ingediend bij de Tweede Kamer (Tweede Kamer, 2017).
Dit voorstel zou een verdere verruiming betekenen van de mogelijkheden om tot abortus over te gaan. In dit artikel betoog ik dat het zinvoller is om de gespecialiseerde hulpverlening na onbedoelde zwangerschap aanzienlijk uit te breiden. Allereerst wordt een korte situatieschets gegeven van het vóórkomen van abortus in Nederland. Daarna wordt een beschrijving gegeven van het huidige gespecialiseerde hulpaanbod aan onbedoeld zwangere vrouwen. Vervolgens wordt gekeken naar de mogelijke effecten van abortus op de mentale en fysieke gezondheid van vrouwen. Tenslotte wordt een aantal ethische argumenten naar voren gebracht ten gunste van de uitbreiding van de gespecialiseerde hulpverlening na onbedoelde zwangerschap.
Het vóórkomen van abortus in Nederland
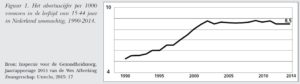
Sinds de legalisering van abortus in 1981 is het aantal abortussen in Nederland sterk gestegen. Figuur 1 laat zien dat deze stijging zich vooral heeft voltrokken tussen 1990 en 2002, daarna is het aantal gestabiliseerd tot zo’n 30.000 per jaar.
Bij de totstandkoming van de Wet Afbreking Zwangerschap (WAZ) heeft de wetgever verondersteld dat abortus toegestaan dient te worden voor vrouwen die zich, als resultaat van een ongewenste zwangerschap, in een noodsituatie bevinden. De wetgever heeft evenwel geen criteria gegeven voor wat onder een noodsituatie moet worden verstaan. De WAZ schrijft wel voor in Artikel 5 dat alternatieven voor abortus dienen te worden besproken. Uit de evaluatie van de WAZ van 2005 is echter naar voren gekomen dat in een meerderheid van de consulten in de abortuskliniek en in het ziekenhuis alternatieven niet werden besproken (Visser e.a., 2005, 85). Het Nederlands Genootschap van Abortusartsen (NGvA) geeft in haar richtlijn voor de begeleiding van vrouwen die een zwangerschapsafbreking overwegen aan dat het niet de taak van de hulpverlener is om eventueel bestaande andere problematiek op te lossen (NGvA 2011, 57). Mijns inziens doet dit standpunt geen recht aan de noodsituatie waarin deze vrouwen zich bevinden.
Het huidige hulpaanbod
Uit de evaluatie van de WAZ blijkt dat ca. 63% van de vrouwen die een abortus overwegen, door de huisarts zijn doorverwezen naar een abortuskliniek of ziekenhuis (Visser e.a., 2005, 56). Recent onderzoek van Maaike Goenee e.a. heeft vastgesteld dat bij een bezoek aan de huisarts vijf van de zes vrouwen die abortus provocatus wilden, een verwijzing kregen naar de abortuskliniek, zonder dat alternatieven besproken waren (Goenee e.a., 2014, 4). Toch gaat na het bezoek aan de huisarts de verplichte bedenktijd van vijf dagen al in, voorafgaand aan een eventuele abortus. Dat een bezoek aan de huisarts belangrijk kan zijn, blijkt uit een andere bevinding van Goenee e.a.: van de vrouwen die aanvankelijk niet twijfelden over hun initiële keuze, veranderde 8% van mening na het eerste consult bij de huisarts. De meeste vrouwen die hun plan veranderden, besloten de zwangerschap te continueren.
Tegelijkertijd is het zo dat een huisarts over het algemeen slechts enkele keren per jaar te maken krijgt met een hulpvraag van een onbedoeld zwangere vrouw. Hierdoor mist hij, aldus huisarts en seksuoloog Peter Leusink, vaak de routine om onbedoeld zwangere vrouwen te begeleiden (Fiom, 2013, 21). Tirza van Laar- Jochemsen concludeert op basis van kwalitatief onderzoek dat er in de huisartsenpraktijk slechts zelden een expliciete uitwisseling plaatsvindt van ethische opvattingen met een onbedoeld zwangere vrouw (Van Laar-Jochemsen e.a., 2006, 99). Een gebrek aan tijd voor de benodigde begeleiding kan een ander knelpunt vormen in de huisartsenpraktijk. Dit heeft alles te maken met de grote diversiteit onder onbedoeld zwangere vrouwen, gecombineerd met de complexiteit van de hulpvragen. Het gaat immers om grote levensvragen, waarbij talloze factoren komen kijken. Te denken valt aan de emotionele aspecten van een zwangerschap, de relatie met de partner/verwekker, het al dan niet hebben van een kinderwens, maar mogelijk ook praktische zaken zoals financiën, scholing, de mogelijke ondersteuning vanuit het netwerk van de vrouw, de sociale zekerheid, de combinatie met het werk of het regelen van huisvesting.
Circa een kwart van de vrouwen die na een onbedoelde zwangerschap een abortus heeft laten uitvoeren, heeft te maken met een hoge mate van twijfel over het afbreken van de zwangerschap (Van Ditzhuizen e.a., 2016, 42). Vrouwen die deze twijfels kennen, geven aan dat de periode van de onbedoelde zwangerschap zelfs een van de moeilijkste periodes in hun leven is. Wat de beslissing na onbedoelde zwangerschap zwaar kan maken, is onder meer de onomkeerbaarheid van het besluit, de beperkte tijd waarin dit besluit genomen moet worden en dat het gaat om een beslissing over leven en dood (Brauer e.a., 2012, 66)
Om deze redenen pleiten auteurs zoals Monica O’Reilly ervoor dat de praktijk van niet-directieve, alomvattende counseling richtinggevend zou moeten zijn voor alle counselors bij onbedoelde zwangerschap. Deze counseling houdt in dat zaken als ouderschap, pleegzorg of adoptie besproken dienen te worden (O’Reilly, 2009, 596–602). Goede counseling leidt tot aantoonbaar minder psychologische problemen na een abortus provocatus (Lie e.a., 2008).
Na onbedoelde zwangerschap verlenen onder andere de Fiom en Siriz counseling aan vrouwen die dit wensen. De Fiom meldt dat in Nederland jaarlijks zo’n 67.000 vrouwen onbedoeld zwanger raken. 15,6% van deze vrouwen heeft behoefte aan professionele hulp om een goed besluit te kunnen nemen. Dit betreft dus ruim 10.000 vrouwen per jaar (Fiom 2013, 21). Als gevolg van bezuinigingen en de decentralisaties naar gemeenten zagen Fiom en Siriz zich echter sinds 2015 genoodzaakt om de keuzebegeleiding aan vrouwen af te bouwen. Het gevolg hiervan is dat Fiom in 2015 292 face-to-face besluitvormingsgesprekken voerde, tegenover rond de 2500 besluitvormingsgesprekken in eerdere jaren. Siriz voerde in 2015 134 face-to-face keuzegesprekken, tegenover rond de 300 besluitvormingsgesprekken in eerdere jaren (Van der Staaij, 2016, 9). Dit is een zeer zorgwekkende ontwikkeling.
Een kracht van gespecialiseerde hulpverleners zoals Fiom en Siriz is dat zij verdiepende vragen stellen en op zoek gaan naar de vraag achter de vraag. Daarbij wordt ingegaan op alle relevante aspecten die van invloed zijn. Dit houdt in dat ook onderwerpen aan de orde komen die van toepassing zijn op haar situatie, zoals de rol van de partner/verwekker en de haalbaarheid van alternatieven voor abortus. Doordat met de vrouw wordt gesproken op een neutrale plaats wordt haar keuze bovendien niet beïnvloed door de locatie waar zij zich bevindt. Het merendeel van de vrouwen zegt na de online begeleidingsmodule van de Fiom minder last te hebben van hun klachten (Fiom 2013, 18)
Mentale en fysieke risico’s en effecten
Een overhaaste beslissing om tot abortus over te gaan kan leiden tot ernstige mentale gezondheidsproblemen bij meiden en vrouwen. Recent onderzoek van Rutgers Kenniscentrum Sexualiteit (‘In een klap volwassen. Over tienerzwangerschap’) geeft enkele tragische verhalen van meiden die een verminderde eigenwaarde en (seksuele) weerbaarheid kennen, als gevolg van een thuissituatie die gekenmerkt wordt door conflicten, scheidingen, geweld, verslavingen en psychische problematiek van de ouders. Na een abortus kan hun zwijgen over de ingreep en hun eenzaamheid hierin een goede psychische verwerking belemmeren (Cense en Dalmijn, 2016). De vraag of abortus een aantoonbaar negatief effect heeft op de mentale gezondheid van vrouwen, is al jaren onderwerp van onderzoek. De recente studie van Jenneke van Ditzhuijzen e.a. zegt hierover: ‘de algemene consensus in internationaal onderzoek lijkt dus te zijn dat een abortus op zichzelf niet tot een significant hoger risico op psychische aandoeningen leidt’ (Van Ditzhuijzen e.a., 2016, 15). Hierbij zijn verschillende opmerkingen te maken die dit beeld nuanceren. Zo hebben Van Ditzhuijzen e.a. de prevalentie van Posttraumatische Stressstoornis (PTSD) niet meegenomen in hun onderzoek. Diverse recente studies tonen een verband aan tussen abortus en PTSD (Curley en Johnston, 2013, 279-293) . Lydia Hamama et al. onderzochten het effect van zowel gekozen als spontane abortus op de mentale gezondheid ten tijde van de volgende zwangerschap. Hun resultaten laten zien dat van de 405 vrouwen die zijn geïnterviewd, 32,6% hun abortuservaring indeelde als hun ergste of op een na ergste traumatische ervaring. De beoordeling van zowel gekozen als spontane abortus als traumatisch kende een significante associatie met PTSD en depressie. Er is hierbij gecontroleerd op traumageschiedenis en de status van de mentale gezondheid aan het begin van de zwangerschap (Hamama e.a., 2010, 699-707). De Nederlandse studie van Van Emmerik e.a. naar posttraumatische stress laat zien dat 19,4% van de vrouwen die een abortus hebben ondergaan, zodanige verhoogde niveaus van herbeleven en vermijdingsgedrag melden dat een klinische grens overschreden wordt (Van Emmerik e.a., 2008, 378-385).
David Fergusson e.a. concluderen op grond van longitudinaal onderzoek verricht in Nieuw-Zeeland dat het ondergaan van een abortus voor vrouwen een verhoogd risico op mentale gezondheidsproblemen met zich meebrengt van circa 30%. Het krijgen van een kind werd daarentegen niet geassocieerd met een significante toename in mentale gezondheidsproblemen (Fergusson e.a., 2008, 444-451). Deze bevinding staat haaks op de Deense studie van Trine Munk-Olsen e.a. Zij constateren geen significant verschil in psychiatrische contacten na abortus, terwijl na de geboorte van het eerste kind er wel een toename is in nieuwe psychiatrische contacten (3.9 (95% CI, 3.7 to 4.2) voor de geboorte tegenover 6.7 (95% CI, 6.4 to 7.0) na de geboorte). Het grote verschil tussen beide studies is dat Fergusson e.a. de gezondheidstoestand van vrouwen hebben gemeten
over een periode van 15 jaar, terwijl Munk-Olsen e.a. naar een periode van twee jaar hebben gekeken, zowel voor als na de geboorte of de abortus. Blijkbaar kunnen zich na de geboorte aanvankelijk complicaties voordoen, maar op de lange termijn wordt de mentale gezondheid niet negatief beïnvloed door het krijgen van een kind.
De verdienste van het onderzoek van Van Ditzhuijzen e.a. is dat het de aandacht vestigt op vrouwen die een abortus meemaken en die als gevolg van een psychische aandoening in het verleden zich in een kwetsbare situatie bevinden. Dit cohortonderzoek toont geen blijvend significant verband aan tussen abortus en het ontstaan van psychische aandoeningen over een periode van ruim 5 jaar. Hierbij moet worden opgemerkt dat in de onderzoeksgroep meiden tussen de 15 en 18 jaar ontbraken. Bovendien was de groep vrouwen die meerdere abortussen heeft ondergaan sterk ondervertegenwoordigd (Van Ditzhuijzen, 2016, 23). Er zijn dan ook op basis van dit onderzoek geen harde conclusies te trekken ten aanzien van de relatie tussen abortus en mentale gezondheidseffecten.
Naast mentale gezondheidsrisico’s zijn ook mogelijke fysieke gezondheidsrisico’s van abortus onderwerp van onderzoek en discussie. Zo tonen diverse studies een verhoogd risico aan van vroegtijdige bevallingen bij zwangerschappen volgend op abortus provocatus. De Finse landelijke studie van Reija Klemetti e.a. heeft geboorte-uitkomsten vergeleken van Finse vrouwen die tussen 1996 en 2008 voor het eerst moeder werden. Ze vergeleken moeders die één of meer abortussen hadden gehad met moeders die geen abortusgeschiedenis kenden. Zij vonden een odds ratio (OR) van 1,19 (confidence interval (CI) = 0,98-1,44) bij 0 versus 1 abortus, een OR van 1,69 (CI = 1,14-2,51) bij 0 versus 2 abortussen en een OR van 2,78 (CI = 1,48- 5,24) bij 0 versus 3 of meer abortussen. Deze odds ratios geven de waarschijnlijkheid aan op een zeer vroege geboorte (<28 weken) (Klemetti e.a., 2012, 3315-3320). De Amsterdamse gynaecoloog Pim Ankum suggereert na een metastudie dat met name de abortusbehandeling door curettage het risico op vroegtijdige geboorte bij een volgende zwangerschap vergroot (Ankum e.a., 2015, 74).
Vroegtijdige geboorte wordt geassocieerd met een hogere prevalentie van ernstige afwijkingen bij de geboorte, in het bijzonder aan het centrale zenuwstelsel (Honein e.a., 2009, 164-175). Klemetti e.a. bevelen dan ook aan dat seksuele voorlichting informatie zou moeten bevatten met betrekking tot de mogelijke gezondheidsrisico’s van abortus provocatus voor volgende zwangerschappen (Klemetti e.a., 2012, 3320). Tot op heden zwijgt de NGvA in zijn richtlijn over de wenselijkheid vrouwen te informeren over een verband tussen een abortusgeschiedenis en vroeggeboorte
Intrinsieke waardigheid
Tot dusverre zijn enkele voornamelijk feitelijke redenen naar voren gebracht om te pleiten voor meer mogelijkheden tot gespecialiseerde hulpverlening na onbedoelde zwangerschap. Er zijn echter ook drie onderliggende uitgangspunten aan te wijzen die een rol spelen bij de vraag naar deze hulpverlening, namelijk de intrinsieke waardigheid van het menselijk embryo, het gelijkheidsbeginsel en de autonomie van de vrouw.
De ethische discussie in het abortusdebat gaat al decennialang over de status van het menselijk embryo. Het is bekend dat menselijke ontwikkeling begint na fertilisatie, wanneer een zaadcel samen komt met een eicel om één afzonderlijke cel te vormen, de zygote. Deze zeer gespecialiseerde, of zoals sommige embryologen zeggen ‘totipotente’ cel, markeert het begin van ieder van ons als uniek individu (Moore e.a., 2013, 13). Dat onbedoeld zwangere vrouwen en meiden zich terdege bewust zijn van het gegeven dat zij beslissen over leven of dood van een menselijk wezen, komt keer op keer terug in de counseling (o.a. Cense en Dalmijn, 2016, 5-6).
Daniel Sulmasy betoogt dat het ongeboren menselijk leven een intrinsieke waardigheid kent, vanwege de soortspecifieke capaciteiten voor taal, rationaliteit, liefde, vrije wil, morele handelingsbekwaamheid, creativiteit, esthetische gevoeligheid en de bekwaamheid om het eindige en het oneindige conceptueel te vatten (Sulmasy, 2008, 469-501). De intrinsieke waardigheid van de menselijke soort is, aldus Sulmasy, niet gebaseerd op de actieve expressie door een individu. Pasgeborenen, personen met een ernstige mentale beperking of comateuze patiënten ontberen één of meer van de genoemde capaciteiten, maar zij delen in dezelfde menselijke waardigheid.
Het gelijkheidsbeginsel
Dit uitgangspunt brengt ons bij het zogenaamde gelijkheidsbeginsel. Uit dit beginsel vloeit bijvoorbeeld voort dat ieder individu recht heeft op gezondheidszorg en andere vormen van zorg, ongeacht de verschillen in behoefte. Door diverse auteurs is het gelijkheidsbeginsel naar voren gebracht ten aanzien van selectieve abortus na prenatale diagnostiek. De realiteit in Nederland (en in andere Westerse landen) laat zien dat na de ontdekking van bijvoorbeeld het syndroom van Down of spina bifida 80 à 95% van de ouders kiest voor het afbreken van de zwangerschap (Tymstra e.a., 2004, 91-96). Uiteraard betekent de keuze waar ouders voor staan na de ontdekking van een foetale afwijking vaak een enorm dilemma, te meer daar het kind aanvankelijk meestal (zeer) gewenst was. Het probleem, waar onder meer Erik Parens en Adrienne Asch op wijzen, is dat selectieve abortus niet alleen een negatieve houding uitdrukt tegenover de handicap an sich, maar eveneens naar de dragers van deze handicap (Parens en Asch, 1999, 1-22). Parens en Asch noemen als risico van prenatale diagnostiek dat één kenmerk symbool gaat staan voor het hele menselijke wezen. De intrinsieke waardigheid van het individu komt dan in gevaar.
Concreet kan dit betekenen dat bij de counseling in het ziekenhuis na prenatale diagnostiek de nadruk te eenzijdig ligt op de medische aspecten van de diagnose en te weinig op de beschikbare opties voor het kind en de mogelijkheden tot ondersteuning van het gezin. In zulke situaties kan gespecialiseerde hulpverlening eveneens een waardevolle aanvulling zijn op de counseling in het ziekenhuis.
Autonomie
De derde onderliggende waarde in de discussie omtrent abortus betreft de autonomie van de vrouw. In Nederland en in vele andere Westerse landen wordt als het beoogde gunstige effect van de abortuspraktijk de realisatie van de autonome beslissing van de vrouw genoemd. De vraag is echter of in veel gevallen gesproken kan worden van een werkelijk autonome beslissing. 19% van de vrouwen die kiezen voor abortus, ervaart weinig steun van de partner/verwekker tijdens de besluitvorming (Van Ditzhuijzen e.a., 2016, 42). Binnen de huidige wetgeving plaatst dit de vrouw meteen in een kwetsbare positie. Zij heeft immers juridisch gezien de keuze om voor abortus te kiezen. De man kan zeggen: ‘Het is jouw beslissing’ en zo het signaal afgeven dat hij niet de verantwoordelijkheid wil dragen. De vrouw kan zich hierdoor sterk onder druk gezet voelen, zeker wanneer zij het gevoel heeft moeilijk alleen voor haar kind zorg te kunnen dragen. In zulke gevallen kan het zinvol zijn om de partner/ verwekker van het ongeboren leven formeel te betrekken in het besluitvormingsproces, onder begeleiding van een gespecialiseerde hulpverlener.
Er zijn ook situaties bekend waarin een jonge vrouw twijfelt over een abortus, omdat zij zelf het kind wenst, maar haar ouders en/of de ouders van haar partner grote bezwaren hebben. 12% van de vrouwen die kiezen voor abortus, ervaart sociale druk van vader, moeder, een vriend of vriendin rond het moment van de abortus (Van Ditzhuijzen e.a., 2016, 42). Dit kan voor de vrouw soms dramatische gevolgen hebben. Uit het evaluatieonderzoek bleek bovendien dat van de vrouwen die twijfelen een meerderheid deze twijfels niet laat merken in de kliniek of het ziekenhuis (Visser e.a. ,2005, 84). Het is dan ook van groot belang dat standaard de tijd wordt genomen om alle relevante opties tijdens de besluitvorming aan bod te laten komen, inclusief de voor- en nadelen die de vrouw hierbij ziet. Ook in dergelijke situaties kan counseling buiten de abortuskliniek of het ziekenhuis van grote waarde blijken te zijn.
Conclusie
In dit artikel heb ik betoogd dat om diverse redenen een aanzienlijke uitbreiding van de gespecialiseerde hulpverlening aan onbedoeld zwangere vrouwen nodig is. Genoemd zijn de stijging van het aantal abortussen in de afgelopen 25 jaar, de knelpunten in het huidige hulpaanbod, de mogelijke mentale en fysieke gevolgen van abortus voor de vrouw, de intrinsieke waardigheid van het menselijk embryo, de gelijkwaardigheid van personen met een bepaalde beperking en de belemmeringen voor een autonome keuze. In de huidige politieke en maatschappelijke discussie wordt mijns inziens aan al deze argumenten onvoldoende recht gedaan.
Literatuur
Ankum WM e.a. Does dilatation and curettage (D&C) increase the risk of preterm birth in the subsequent pregnancy? A systematic review and meta-analysis. Human Reproduction 2015; 30: Supp 1, 73-74.
Biemans W. The Heart and the Abyss. Preventing Abortion. Ballarat: Connor Court, 2016.
Brauer M, Nijnatten C van, Vollebergh, W. Besluitvorming rondom ongewenste zwangerschap. Utrecht, 2012.
Cense M. & Dalmijn E. In één klap volwassen. Over tienerzwangerschap. Utrecht: Rutgers, 2016.
Curley M & Johnston C. The Characteristics and Severity of Psychological Distress After Abortion Among University Students. Journal of Behavioral Health Services & Research 2013; 279-293.
Ditzhuijzen J van e.a. Abortus en psychische gezondheid. Een longitudinale cohortstudie naar de psychische gezondheid van vrouwen die een abortus meemaken. Utrecht, 2016.
Emmerik AAP van, Kamphuis JH en Emmelkamp P. Prevalence and Prediction of Re-Experiencing and Avoidance after Elective Surgical Abortion: A Prospective Study. Clinical Psychology and Psychotherapy 2008; 15: 378-385.
Fergusson DM, Horwood LJ & Boden JM. Abortion and mental health disorders: evidence from a 30-year longitudinal study. British Journal of Psychiatry 2008; 193: 444-451.
Fiom. Choice. Jaarmagazine 2013
Goenee MS e.a. Beslissen over een ongewenste zwangerschap: wat is de rol van de huisarts? Nederlands Tijdschrift voor Geneeskunde 2014; 158: A8243
Hamama L e.a. Previous experience of spontaneous or elective abortion and risk for posttraumatic stress and depression during subsequent pregnancy. Depression and Anxiety 2010; 27(8): 699–707.
Honein MA e.a. The Association Between Major Birth Defects and Preterm Birth. Maternal and Child Health Journal 2009; 13: 164-175.
Klemetti R. e.a. Birth outcomes after induced abortion: a nationwide register-based study of first births in Finland. Human Reproduction 2012; 27 (11): 3315-3320.
Laar-Jochemsen TW van, Zijp-Zuidema CE & Jochemsen H. Psychische problematiek bij vrouwen na abortus provocatus en de rol van de huisarts. Ede: Prof. dr. G.A. Lindenboom Instituut,2006.
Lie MLS, Robson SC & May CR, Experiences of abortion: A narrative review of qualitative studies. BMC Health Services Research 2008; 8: 150.
Moore KL, Persaud TVN & Torchia MG. The Developing Human: Clinically Oriented Embryology. Philadelphia: 9th Edition, 2013.
Munk-Olsen T e.a. Induced First-Trimester Abortion and Risk of Mental Disorder. The New-England Journal of Medicine 2011; 364: 332-339.
Nederlands Genootschap van Abortusartsen. Richtlijn begeleiding van vrouwen die een zwangerschapsafbreking overwegen. Utrecht, 2011.
O’Reilly M. Careful counsel: Management of unintended pregnancy. Journal of the American Academy of Nurse Practitioners 2009; 21: 596–602.
Parens E & Asch A. The Disability Rights Critique of Prenatal Genetic Testing. Reflections and Recommendations. The Hastings Center Report 1999; 29,5: S1-S22.
Staaij K van der. Initiatiefnota van het lid Van der Staaij ter verbetering van de ondersteuning aan onbedoeld zwangere vrouwen. Tweede Kamer, 2016-2017, nr. 34600.
Sulmasy D. Dignity and Bioethics: History, Theory and Selected Applications. In: President’s Council on Bioethics. Human Dignity and Bioethics. Washington D.C., 2008: 469-501.
Tweede Kamer der Staten-Generaal. Wet Afbreking Zwangerschap, 30371, nr. 31, Verslag van een algemeen overleg van 3 maart 2016 van de vaste commissie voor Volksgezondheid, Welzijn en Sport.
Tweede Kamer der Staten-Generaal. Wijziging van de Wet Afbreking Zwangerschap houdende het mogelijk maken van de medicamenteuze zwangerschapsafbreking bij de huisarts, 2017, 34673, nr. 1.
Tymstra T, Bosboom J & Bouman K. Prenatal diagnosis of Down’s Syndrome: Experiences of women who decided to continue with the pregnancy. International Journal of Risk & Safety in Medicine 2004; (16): 91-96.
Visser MRM e.a. Evaluatie Wet afbreking zwangerschap. Amsterdam: ZonMW, 2005.
Reactie: Een gekleurde visie op de abortuspraktijk – Enkele kritische kanttekeningen
Auteur: Olga E. Loeber, voormalig abortusarts, nu werkzaam als arts seksuele gezondheid
Ik heb dit artikel zorgvuldig gelezen en het is duidelijk dat de auteur er veel werk aan heeft besteed. Verder denk ik dat we geen verschil van mening hebben over de doelstelling, die, vertaald in mijn eigen woorden, aldus luidt: zoveel mogelijk gewenste kinderen; goede besluitvorming en nazorg voor vrouwen met een onbedoelde zwangerschap; jammer dat de hulp van FIOM en Siriz is wegbezuinigd. Ook zijn we het niet wezenlijk oneens over de onderliggende waarden, namelijk een balans te vinden tussen bescherming van het ongeboren leven en hulpverlening aan een vrouw die in nood verkeert door een ongewenste zwangerschap. Centraal daarin is het gevoel van respect, zowel voor de vrouw als voor het ongeboren leven.
Onvoldoende gefundeerd
Maar daarmee houden onze overeenkomsten op, omdat Biemans enerzijds de uitkomsten van goed onderzoek en de kwaliteit van de abortushulpverlening niet accepteert en respecteert en anderzijds een heel andere opvatting heeft van hoe men het voorkomen van onnodige abortussen zou kunnen bewerkstelligen.
De artsen in de vergunninghoudende centra baseren zich in hun praktijk op de normen volgens de democratisch vastgestelde wet, in casu de Wet afbreking zwangerschap (WAZ) en de wetenschap. Ook houden zij zich aan professionele normen die vastgelegd zijn in evidence-based richtlijnen, zoals de multidisciplinaire landelijke richtlijn ‘Begeleiding van vrouwen die een zwangerschapsafbreking overwegen’.1 Tot dusver is door de evaluatie in 2005 en de beoordeling door de Inspectie in 2014 telkens vastgesteld dat de hulpverlening zorgvuldig wordt gedaan. Nu stelt Biemans, op onvoldoende gefundeerde gronden, dat dit niet het geval is.
Op grond van de inhoud van het artikel wil ik het volgende toelichten.
- Figuur 1 geeft het abortuscijfer weer over de jaren. Tussen 1990 en 2002 (12 jaar) is sprake van een stijging. Vanaf dat moment tot nu (14 jaar) zien we een vlakke lijn. Er wordt bij de interpretatie voorbijgegaan aan de veranderende demografie, die deels deze stijging verklaart. Tussen 1990 en 2002 vond een grote toename van niet-westerse immigranten plaats, vooral door gezinshereniging. Na 1990 is er een bevolkingsaanwas van 44% geweest van niet-westerse immigranten. Op dit moment is ongeveer 20% van de bevolking niet-westers allochtoon. In de klinieken is 50% van de cliënten niet-westers allochtoon: een sterke oververtegenwoordiging dus. Onder autochtoon Nederlandse vrouwen is het abortuscijfer 5,4 en dat is vrijwel hetzelfde gebleven sinds de jaren negentig. In internationaal perspectief is dit cijfer opmerkelijk laag, mede doordat het overgrote deel van de zwangerschappen gepland en gewenst is. Als het doel is het aantal abortussen te verminderen, kan beter gepleit worden voor het verminderen van het aantal niet westerse vrouwen…
Dan de knelpunten in het huidige hulpaanbod.
- Evenals Biemans vind ik het jammer dat het FIOM en Siriz minder hulp kunnen bieden. Ook de abortusklinieken worden gekort op begeleiding en nazorg. Toch wordt met iedereen uitvoerig gesproken voorafgaand aan het besluit en bij twijfel wordt er geen abortus uitgevoerd. In 2015 werd bovendien slechts 10% van alle besluitvorming via het FIOM gedaan.Dat gold met name voor vrouwen die gespecialiseerde maatschappelijke zorg nodig bleken te hebben. De klinieken hebben nu andere verwijsadressen voor vrouwen die twijfelen gevonden. Het is zeker niet zo dat alle vrouwen die een afspraak hebben bij een kliniek ook een abortus krijgen. Ongeveer 20% van de vrouwen verlaat de kliniek zonder behandeld te zijn.
- Verder is door Brauer (2012) heel duidelijk aangetoond dat vrouwen die een abortus ondergaan meer psychische problemen hebben, dan vrouwen die dat niet hebben ondergaan. Het zou wenselijk zijn als zij meer ondersteuning zouden krijgen in hun leven, maar dat heeft niet te maken met de abortus, zoals Van Ditshuizen (2016) heeft aangetoond in een langjarig (meer dan 5 jaar!) onderzoek. Biemans dingt op een aantal punten af op de conclusies, maar de aangehaalde literatuur heeft veel methodologische bezwaren (met name de vergelijking met de psychische gezondheid voorafgaand aan de abortus, en de psychische problemen van deze vrouwen die toegeschreven kunnen worden aan de abortus). Verder stelt hij dat PTSS niet wordt meegenomen, maar dat is onjuist: dat valt onder as1 stoornissen. Hij stelt dan ook ten onrechte dat uit dit zeer zorgvuldige promotieonderzoek GEEN harde conclusies zijn te trekken.
- Biemans pleit voor het standaard bespreken van alternatieven voor abortus, zoals adoptie. Door het Fiom is op verzoek van VWS in 2011 onderzoek gedaan naar afstandsmoeders, zie ‘In een klap moeder en toch weer niet’.2 Hierin worden de traumatische gevolgen voor de afstandsmoeder aangetoond. Uit het rapport: ‘Uit het onderzoek kan worden geconcludeerd dat ATA geenszins een alternatief is voor abortus. Aanleiding tot dit onderzoek was het politieke debat (2007-2010) in Nederland om afstand ter adoptie als mogelijke oplossing te zien voor vrouwen die besluiten tot een abortus. Uit dit onderzoek blijkt dat ATA een zeer specifiek proces is met grote en vaak pijnlijke gevolgen. Het is daarom niet aan te raden ATA voor te stellen als alternatief voor abortus’ (ATA= afstand ter adoptie, OL). Daaromwordt dit alleen tijdens de counseling besproken als daar een directe aanleiding toe is.
- Kortgeleden (in 2015) is aangetoond dat curettages bij miskraam of abortus, vanwege de instrumentele verwijding van het baarmoederhalskanaal, fysieke problemen kunnen opleveren. Dat gaat nu niet meer op, omdat sinds een jaar alle curettages voorafgegaan worden door behandeling met een medicijn dat de verwijding overbodig maakt of vergemakkelijkt. Deze complicatie treedt trouwens ook niet op na de medicamenteuze abortus.
- De intrinsieke waardigheid van het ongeboren leven wordt door de abortushulpverleners erkend en vraagt om een respectvolle afweging. Uit de aanbevelingen die Biemans doet, blijkt dat hij weinig inzicht heeft in de praktijk. Abortus op grond van prenatale diagnostiek is een zeer moeilijk en zwaar besluit voor de ouders; zij moeten immers besluiten tot het afbreken van een gewenst zwangerschap. Ik vind het bijna een belediging dat de auteur denkt dat hier nu onzorgvuldig mee wordt omgegaan.
- Een besluit voor een abortus kan zeer moeilijk zijn. Soms is er druk van familie of partner, maar dat wordt niet opgelost door juridische zeggenschap van de partner. Zeker niet als deze daarna dan uit haar leven verdwijnt, als de relatie toch al niet geweldig was. Ook nu al is de verwekker verplicht om bij te dragen in het onderhoud van een kind. Een onmogelijke ethische consequentie van juridische zeggenschap van de verwekker zou zijn dat deze kan beslissen of de vrouw al dan niet een behandeling zou moeten ondergaan.
Conclusie
Concluderend: Zorg voor goede hulpverlening, maar dan door betrokken abortushulpverleners, in bijzondere gevallen ondersteund door gespecialiseerd maatschappelijk werk en vooral aan niet-westerse immigranten.
Noten
1 Zie http://www.ngva.net/public/dokter_info/
2 http://media.leidenuniv.nl/legacy/pien-bos-eindrapportage-090511.pdf
Nawoord: Naar een open en respectvol debat
Auteur: drs. Ward Biemans
De hoofdstelling van mijn artikel is dat de gespecialiseerde hulpverlening na onbedoelde zwangerschap aanzienlijk uitgebreid zou moeten worden. Het verheugt mij dat abortusarts Olga Loeber deze doelstelling onderschrijft, al verschillen onze visies over hoe dit zou moeten gebeuren. Ik licht een paar punten uit haar betoog er uit.
ad 1) De constatering klopt dat de stijging van het aantal abortussen in de afgelopen 25 jaar in Nederland deels te maken heeft met de veranderde bevolkingssamenstelling. Het is tevens duidelijk dat de tragiek van autochtone en allochtone onbedoeld zwangere vrouwen en meiden niet wezenlijk verschilt. Daarom is deze stijging wel degelijk zorgwekkend.
ad 3) Het is inderdaad zo dat vrouwen die een abortus hebben ondergaan vaker een psychiatrische voorgeschiedenis hebben dan vrouwen die geen abortus hebben meegemaakt. Dit is juist een van de redenen waarom ik pleit voor meer gespecialiseerde hulpverlening. Overigens blijkt uit navraag bij Jenneke van Ditzhuijzen dat PTSS om methodologische redenen niet is meegenomen in haar onderzoek.
ad 4) Het standaard bespreken van alternatieven voor abortus zou nu al moeten gebeuren op grond van artikel 5 lid 2a van de Wet Afbreking Zwangerschap. In verreweg de meeste gevallen zal dit niet gaan om adoptie, maar om het ondersteunen van het ouderschap, met behulp van professionele, vrijwillige en/of financiële middelen.
ad 5) Het feit dat er nu een medicijn beschikbaar is voorafgaand aan curettage neemt helaas eerder ontstane fysieke problemen niet weg, die het risico op (zeer) vroegtijdige geboorte bij een volgende zwangerschap kunnen vergroten (Lemmers e.a., 2016, 40).
ad 7) In mijn artikel heb ik niet gesproken over juridische zeggenschap van de mannelijke verwekker. In Duitsland functioneert al jaren een systeem, waarbij de man weliswaar geen strikte juridische zeggenschap heeft, maar waar iedere man of vrouw wel recht heeft op informatie en counseling na constatering van onbedoelde zwangerschap. Deze counseling is gericht op de bescherming van het ongeboren leven. De grens voor het strafbaar stellen van een abortus ligt in Duitsland bij 12 weken zwangerschap zonder counseling, ofwel bij 22 weken zwangerschap na counseling (par. 218a Strafgesetzbuch). In Nederland wordt daarentegen standaard een grens van 24 weken gehanteerd. Het abortuscijfer (5,5 in 2014) ligt in Duitsland aanmerkelijk lager dan in Nederland (Inspectie Gezondheidszorg, 2015, p 18). De discussie over de preventie van abortus zal zeker worden voortgezet. Het is te hopen dat in Nederland het debat op een open, wetenschappelijk verantwoorde en respectvolle wijze kan worden gevoerd.
Literatuur
Lemmers M e.a. Dilatation and curettage increases the risk of subsequent preterm birth: a systematic review and meta-analysis. Human Reproduction 2016; 1; 34-45.[/vc_column_text][/vc_column][/vc_row]